Những tác hại chưa được đánh giá đúng mức của việc sinh mổ
- Jennifer Margulis
- •
Sinh mổ là một thủ thuật phổ biến có thể giúp cứu mạng người – nếu nó không bị lạm dụng quá mức.
7 năm trước, Aimee Wright và chồng là Scott, sống ở Lake Mary (Florida, Mỹ) đã lên kế hoạch sinh con tại nhà. Năm đó Wright 33 tuổi và cô biết rất nhiều người bạn đã sinh con tại nhà thành công. Cô thấy không có lý do gì để một phụ nữ mang thai khỏe mạnh phải sinh con trong bệnh viện.
Nhưng quá ngày dự sinh 2 tuần mà cô Wright vẫn chưa chuyển dạ. Đến ngày sinh, sau 24 giờ cố gắng vượt cạn tại nhà, cô cảm thấy kiệt sức. Lúc đầu, chồng cô khuyến khích cô cố gắng sinh ở nhà, nhưng trực giác mách bảo Wright rằng lần sinh nở này của cô có thể không thuận lợi.
Họ đến bệnh viện, nơi cô Wright mất thêm 12 tiếng vật vã. Mới đầu cô còn có thể nghỉ một chút sau khi được tiêm một số loại thuốc giảm đau qua đường tĩnh mạch. Sau đó cô được gây tê ngoài màng cứng thêm 2 lần để giúp kiểm soát cơn đau nhưng đều không thành công. Sau khi dùng hết các biện pháp, cô biết là mình cần phải phẫu thuật lấy thai và yêu cầu các y tá gọi bác sĩ phẫu thuật. Em bé được sinh ra với một chiếc dây rốn dài bất thường quấn quanh cơ thể. Cô Wright tin rằng ca phẫu thuật đã cứu mạng hai mẹ con cô.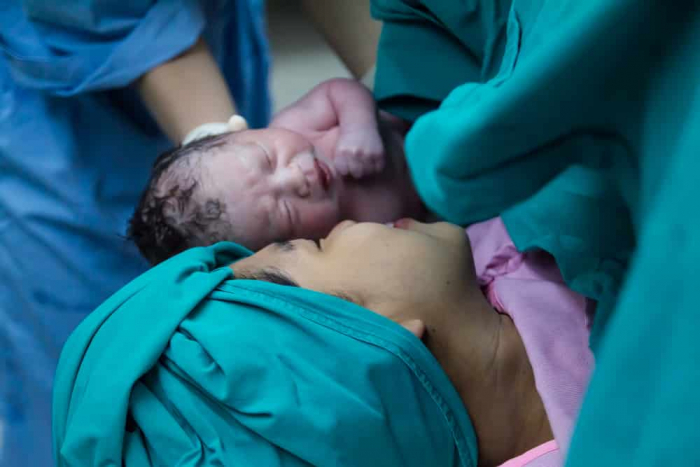
Một trường hợp sinh mổ khác là của cô Ashley Burke sống ở ngoại ô Houston, Texas. Nhưng không giống như cô Wright, cô Burke cảm thấy ca phẫu thuật là một sai lầm. Cô Burke 30 tuổi và có sức khỏe tốt: ăn uống đầy đủ và tập thể dục mỗi ngày. Cô được xác định là có rủi ro thai kỳ thấp. Nhưng khi cô mang thai được 39 tuần, bác sĩ cảnh báo cô rằng thai nhi “quá lớn” và khẳng định em bé cần được sinh ra ngay lập tức.
Y tá đã sử dụng thuốc Cytotec (misoprostol) để kích thích chuyển dạ. Lần đầu đặt thuốc vào cổ tử cung của cô Burke, y tá đã làm mất nó trong âm đạo. Vì vậy họ đã thử lại lần 2 và lại làm mất nó. Viên thuốc thứ ba đã được đặt chính xác, theo những gì y tá nói với cô Burke, nhưng vài giờ sau cô lại bị đặt thêm liều thứ tư.
Cô Burke sau đó phát hiện ra Cytotec là một loại thuốc phá thai được bác sĩ sử dụng “ngoài công dụng chính” để kích thích quá trình chuyển dạ và bị nhiều chuyên gia y tế đánh giá là nguy hiểm vì nguy cơ gây vỡ tử cung. Cytotec cũng có thể gây phản ứng phụ làm tắc mạch nước ối dẫn đến tử vong cho sản phụ và thai nhi. Các cơn co thắt gây ra do Cytotec khiến cô Burke rất đau đớn. Sau đó, khi quá trình chuyển dạ không diễn ra suôn sẻ như các nhân viên bệnh viện mong muốn, cô được thông báo là nhịp tim của em bé quá thấp và cô sẽ phải sinh mổ nếu không em bé sẽ chết.
“Họ khiến tôi vô cùng sợ hãi. Họ liên tục nói: ‘Đứa bé sắp chết. Đứa bé sắp chết. Cô cần phẫu thuật lấy thai’”, cô Burke kể lại.
6h sáng, bác sĩ vào làm thủ tục phẫu thuật. “Tôi cảm thấy mọi thứ dường như đã được lên lịch trước cho bác sĩ. Tất cả đều được sắp xếp hoàn hảo đúng lúc bác sỹ đi làm và gặp bệnh nhân vào buổi sáng”, cô Burke nói.
Cô Burke có thể đã đúng. Theo báo cáo của Scientific American, hầu hết các ca sinh nở ở bệnh viện Hoa Kỳ đều diễn ra trong giờ làm việc, một hiện tượng chỉ đem lại sự tiện lợi cho bác sĩ, chứ không phải sinh lý con người. Trong trường hợp của cô Burke, cũng giống như 90% thai phụ khác bị cho là thai nhi quá lớn, chắc chắn không có vấn đề gì với kích thước của em bé. Mặc dù bác sĩ khẳng định em bé quá to dễ dẫn đến nguy hiểm nhưng Cooper, con trai của cô, chỉ nặng 3,8 kg.
Cô Burke nói: “Con tôi có kích thước bình thường, hoàn hảo. Không có lý do gì mà họ thuyết phục tôi làm vậy. Không có. Nhưng lúc đó tôi lại không biết điều này”.
Theo Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ, trong số 3,75 triệu trẻ sinh ra ở Hoa Kỳ mỗi năm có hơn 30% được sinh bằng phương pháp đẻ mổ. Trong khi đó, Tổ chức Y tế Thế giới ước tính rằng tỷ lệ phẫu thuật lấy thai tối ưu của một quốc gia nên ít hơn nhiều: từ 10-15%.
Khi được áp dụng một cách thận trọng, đẻ mổ, không nghi ngờ gì nữa, có thể giúp cứu người. Mặc dù mổ lấy thai trong trường hợp của cô Wright là cần thiết, nhưng rất có thể hàng trăm nghìn ca mổ đẻ được thực hiện mỗi năm, như của cô Burke, là không cần thiết về mặt y tế. Trên thực tế, nếu khuyến nghị của WHO là đúng (và nhiều tổ chức tin rằng tỷ lệ sinh mổ 15% là quá cao), thì có nghĩa là ít nhất 620.000 ca sinh mổ ở Hoa Kỳ mỗi năm là không cần thiết.
Các vấn đề với sinh mổ
Bác sĩ Jani Rollins, một bác sĩ gia đình tại miền nam Oregon ước tính đã đỡ đẻ cho khoảng 3.000 trẻ sơ sinh trong 23 năm hành nghề trước khi nghỉ hưu, mặc dù gặp phải một số trường hợp có nguy cơ cao, nhưng tỷ lệ sinh mổ của bà chỉ chiếm 6%.
Bà Rollins nói: “Đó là một cuộc phẫu thuật và có những biến chứng. Và nguy cơ biến chứng sẽ tăng lên khi phụ nữ phải trải qua nhiều lần sinh mổ”.
Rollins cho biết điều quan trọng đối với các bà mẹ tương lai là phải biết về những vấn đề có thể xảy ra khi sinh mổ, cả ngắn hạn và dài hạn, cho cả mẹ và con.
Bà nói: “Một trong những lo lắng của tôi về việc sinh mổ so với sinh tự nhiên là sự tiếp xúc của em bé với hệ vi khuẩn âm đạo của người mẹ.”
Trong một nghiên cứu năm 2010 được công bố của Học viện Khoa học Quốc gia, một nhóm các nhà khoa học đã phát hiện ra trẻ sinh mổ có mang một số vi khuẩn có khả năng gây bệnh trong hệ vi sinh vật đường ruột, như Staphylococcus (một loại vi khuẩn Gram dương thường được tìm thấy trên da người, khi mất cân bằng có thể gây nhiễm trùng nghiêm trọng, bao gồm cả nhiễm trùng huyết).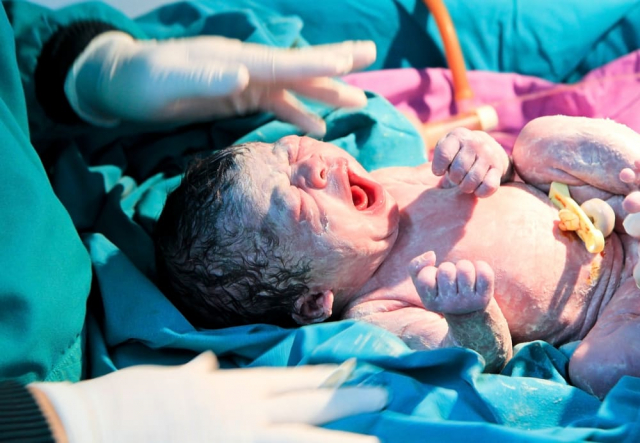
Một nghiên cứu khác năm 2015, được công bố trên tạp chí “Microbiome”, phát hiện ra một đứa trẻ sinh mổ sẽ mang vi khuẩn từ bệnh viện và từ da của người mẹ thay vì vi khuẩn có lợi từ đường âm đạo của người mẹ. Đây có thể là một trong những lý do khiến trẻ sinh mổ dễ gặp các vấn đề về đường tiêu hóa ở trẻ sơ sinh và tại sao mổ lấy thai có liên quan đến bệnh béo phì ở trẻ nhỏ.
Ngày càng nhiều tài liệu khoa học từ một số quốc gia, gồm cả Canada và Thổ Nhĩ Kỳ, đã chỉ ra rằng sinh mổ có liên quan đến tỷ lệ cho con bú thành công thấp hơn so với trẻ sinh thường.
Ngoài ra còn có nguy cơ em bé bị bác sĩ làm tổn thương trong quá trình phẫu thuật. Đó là những gì đã xảy ra với một bé gái được sinh mổ ở một bệnh viện ở Michigan. Vết mổ quá sâu khiến đã khiến em bé phải phẫu thuật thẩm mỹ ngay khi mới sinh và có sẹo vĩnh viễn phía trên lông mày. Công ty luật đã giúp xử lý trường hợp này. Nhưng các vết thương ở trẻ sơ sinh do mổ lấy thai phổ biến như thế nào?
Theo một nghiên cứu năm 2006 trên 37.100 ca sinh mổ, cho thấy 1,1% trẻ sơ sinh bị chấn thương có thể xác định được, gồm vết đứt trên da, gãy xương đòn, rạn xương sọ cũng như tổn thương dây thần kinh mặt. Mặc dù tỷ lệ này nghe có vẻ không nhiều, và chấn thương cũng có thể xảy ra khi sinh thường, đặc biệt là sinh bằng chân không hoặc bằng kẹp forceps, nhưng nếu những con số này là chính xác thì có nghĩa là hơn 11.800 trẻ sinh ra ở Hoa Kỳ mỗi năm bị tổn thương do mổ lấy thai.
Sinh mổ cũng khiến người mẹ gặp nhiều rủi ro hơn do bị tổn thương các cơ quan nội tạng. Nhiều trường hợp biến chứng đã được ghi nhận như: phải cắt tử cung khẩn cấp, biến chứng do gây mê và nhiễm trùng nặng…
Nhưng có lẽ mối quan ngại lớn nhất là tỷ lệ tử vong khi sinh mổ cao gấp 4 đến 6 lần so với sinh thường, theo nghiên cứu được thực hiện ở cả Hoa Kỳ và Châu Âu. Đáng buồn thay, ở Hoa Kỳ mỗi năm có khoảng 800 phụ nữ tử vong trong hoặc ngay sau khi sinh con. Mặc dù tỷ lệ tử vong của thai nhi có thể thấp, nhưng tỷ lệ tử vong ở bà mẹ Hoa Kỳ lại cao nhất so với tất cả các quốc gia khác trên thế giới, theo một báo cáo năm 2020 của The Commonwealth Fund.
Nếu điều đó là chưa đủ, trong khi các quốc gia khác đã thành công trong việc giảm tỷ lệ tử vong ở bà mẹ, thì các ca tử vong liên quan đến sinh nở đang gia tăng ở Hoa Kỳ. Nhiều yếu tố có thể góp phần vào điều đó và cộng đồng y tế có xu hướng đổ lỗi cho chính các bà mẹ (do quá già, béo phì hoặc quá yếu trong thai kỳ). Nhưng các quốc gia có tỷ lệ tử vong ở người mẹ thấp nhất, như Na Uy và Nhật Bản, cũng là những nơi thường sử dụng phương pháp sinh thường với sự hỗ trợ của nữ hộ sinh, và sinh mổ chỉ được sử dụng như một biện pháp cuối cùng.
Hãy chủ động
Bác sĩ Rollins cho rằng tỷ lệ những ca sinh mổ thấp trong sự nghiệp của bà có thể do một số nguyên nhân. Bà cho biết mình thường xuyên trao đổi và hướng dẫn các bà mẹ tương lai để giúp họ khỏe mạnh nhất trước khi mang thai và duy trì các thói quen lành mạnh để có sức khỏe tốt trong thai kỳ như chế độ ăn phong phú và tập thể dục hàng ngày. Bà coi họ như những người thân trong gia đình, sự quan tâm chăm sóc của bà đã giúp các sản phụ cảm thấy được tiếp thêm sức mạnh và bớt sợ hãi khi sắp đến ngày sinh nở.
Bà Rollins nói: “Tôi biết họ rất rõ khi họ sinh đứa con đầu lòng hoặc đứa thứ sáu. Tôi cũng rất chú ý đến vị trí của em bé trong suốt thai kỳ, đặc biệt là trong 3 tháng giữa thai kỳ. Tôi luôn khuyến khích các bà mẹ nên vận động, ăn uống lành mạnh và tập các bài tập thể dục cho bà bầu hoặc yoga. Tôi cẩn thận nhận biết ngôi mông của trẻ từ sớm để các bà mẹ có thời gian thay đổi tư thế cho trẻ, nếu cần chúng tôi sẽ hẹn gặp bà bầu để giúp thai nhi quay đầu xuống”.
Theo bác sĩ Rollins, một yếu tố quan trọng khác là bệnh viện nơi thai phụ của bà sinh nở có các tình nguyện viên trợ sinh. Họ luôn sẵn sàng khi các thai phụ cần. Một số nghiên cứu cho thấy việc có một người đồng hành trong suốt quá trình sinh nở không chỉ giúp sản phụ có ít nguy cơ bị biến chứng mà còn rút ngắn thời gian chuyển dạ, và giúp sản phụ cảm thấy tích cực hơn về kết quả sinh nở dù là sinh thường hay sinh mổ.
Bác sĩ Rollins đã giúp phát triển một chương trình sinh con dưới nước, vì vậy các bà mẹ có thể chuyển dạ hoặc thậm chí là sinh trong bồn. Đứa con thứ hai của bà Rollins, năm nay 18 tuổi, là đứa trẻ đầu tiên được sinh ra trong chương trình sinh con dưới nước đó.
Bà nói: “Lợi ích của việc sinh nở trong nước chủ yếu là giúp người mẹ thoải mái và thư giãn, giúp đẩy nhanh quá trình chuyển dạ khi được áp dụng vào thời điểm thích hợp. Thay vì nằm trên giường và không di chuyển, sản phụ có thể di chuyển xung quanh bồn và thay đổi vị trí của họ một cách dễ dàng, bởi vì họ đang nổi, cho phép em bé di chuyển vào ống sinh“. Theo bác sĩ Rollins, tự do chuyển động là yếu tố then chốt để phụ nữ sinh thường.
Tác giả: Jennifer Margulis, The Epoch Times,
Ngọc Chi biên dịch
Xem thêm:

















![[VIDEO] “Tửu sắc tài khí bốn bức tường, người người giam hãm ở bên trong”](https://trithucvn2.net/wp-content/uploads/2026/04/tuu-sac-tai-khi-4-buc-tuong-web-446x295.jpg)














